
Месяц: Июнь 2017
Каникулы в лагере — безопасно и комфортно

«О вирусном гепатите «А»
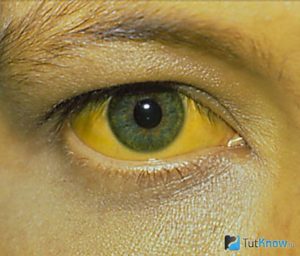
«Гепатит» обозначает воспаление печени, одной из причин которого может явиться поражение печеночной ткани вирусом гепатита «А» и развитие вирусного гепатита «А», который среди населения именуется «желтухой». Во внешнюю среду вирус попадает с испражнениями больного человека, длительно сохраняет жизнеспособность. В течение определенного времени вирус способен переносить воздействие хлора, чем обусловлена выживаемость вируса в хлорированной водопроводной воде. Передается вирус преимущественно через воду, при употреблении инфицированных овощей, фруктов, контактно-бытовым путем.
Наиболее восприимчивы дети в возрасте о т 2 до 4 лет. Развитию заболевания способствует низкий уровень гигиенических навыков, с чем связана опасность возникновения вспышек в детских дошкольных учреждениях, школах. К группе риска можно отнести людей, часто выезжающих в неблагополучные в отношении вирусного гепатита «А» регионы, проживающих в неблагоустроенных в санитарно-коммунальном отношении жилищах. Отдельную группу риска составляют лица с хроническими заболеваниями желчевыводящих путей.
Пик заболеваемости приходится на летне — осенний период, когда активизируются миграционные процессы населения (в том числе из неблагополучных территорий), расширяются поставки различных пищевых продуктов, в том числе сезонных овощей и фруктов.
Признаки заболевания проявляются спустя 3-4 недели после момента инфицирования. Протекает заболевание с последовательной сменой нескольких периодов: преджелтушного, желтушного и периода реконвалесценции. Характерны рвота, ухудшение аппетита и сна, общая слабость, мышечные боли, горечь во рту. При диагностике заболевания необходимо учитывать данные эпидемиологического анамнеза, клинические признаки, данные лабораторных исследований, которые назначает врач-инфекционист.
Заболевших госпитализируют в инфекционные стационары при тяжелой клинике и по эпидемиологическим показаниям. Если лечение проходит по месту жительства, необходимо изолировать заболевшего от членов семьи в отдельную комнату, выделить индивидуальную посуду, предметы ухода, постельное белье, обеспечить проведение ежедневной влажной уборки и дезинфекции.
У переболевших формируется стойкий иммунитет. К основным мерам профилактики относятся: обеспечение населения доброкачественной питьевой водой, обеспечение санитарно-гигиенических требований при производстве, транспортировке и реализации продуктов питания; создание благоприятных в санитарно-коммунальном отношении условий проживания.
Чтобы не заразиться вирусным гепатитом А необходимо:
— соблюдать личную гигиену, руки тщательно мыть с мылом перед едой и после посещения туалета, следить, чтобы это делали и дети;
— не пить сырую воду, использовать бутилированную;
— при приготовлении льда для охлаждения напитков использовать кипяченую или бутилированную воду;
— ягоды, фрукты, овощи на рынке или в магазине не пробовать, после приобретения тщательно вымыть питьевой водой;
— купаться только в установленных местах, стараясь не заглатывать воду при купании;
-не брать в дорогу скоропортящиеся продукты, употреблять их после термической обработки;
— выезжая на отдых за пределы Республики Беларусь, сделать профилактическую вакцинацию против вирусного гепатита А.
Врач-эпидемиолог А.Н. Чеботарь
«Если разбился градусник?»

Барановичский ЗЦГиЭ информирует, что с целью предотвращения неблагоприятной ситуации по вопросу утилизации разбившихся ртутных градусников необходимо использовать следующие рекомендации:
выведите из помещения детей, пожилых людей, домашних животных, откройте окна, проветрите помещение;
защитите органы дыхания;
самые крупные шарики ртути соберите при помощи кисточки в бумажный конверт, спринцовкой можно собрать шарики помельче, а для самых маленьких капель подойдет скотч, лейкопластырь или мокрая газета;
собранную ртуть и осколки градусника положите в стеклянную банку с раствором марганцовки и плотно закройте крышкой;
не стирайте предметы, контактировавшие с ртутью, в стиральной машине. Ртуть может загрязнить устройство или попасть в окружающую среду (в сточные воды);
очищенную поверхность обработайте раствором марганцовки или мыльно — содовым раствором;
не пользуйтесь чистящими средствами для очистки места разлива. Некоторые из средств реагируют с ртутью, образуя опасные для здоровья газы.
Позвоните в дежурную службу МЧС по телефону «101», специалисту подскажут Вам, что делать дальше.
Кроме того уточните в РОЧС место, где можно сдать разбившийся ртутный градусник или куда можно обратиться за консультативной помощью.
Грамотно оказанная консультация позволит людям сохранить здоровье.
И.о. зав. отделом гигиены Д.В. Туркина
Памятка для лиц, выезжающих за рубеж
Наступает лето — пора отпусков. В этот период граждане нашей страны стремятся уехать к теплому морю, ласковому солнцу и новым впечатлениям. В последнее время весьма популярными стали туристические маршруты в экзотические страны: Тайланд, Индию, Гоа, Доминиканскую Республику, Вьетнам, Бразилию, Перу, Аргентину, некоторые Африканские страны и др. Но, к сожалению эпидемиологическая обстановка в ряде посещаемых туристами стран не всегда благополучна. В экзотических странах регистрируются случаи заболевания холерой, чумой, желтой лихорадкой и иными лихорадками с трансмиссивным механизмом передачи (Денге, Западного Нила, Чикунгунья и др.), малярией, острыми кишечными инфекциями. В ряде стран Западной Африки могут регистрироваться случаи лихорадки Эбола, Ласса, Марбург. Во многих странах неблагополучная эпидемиологическая ситуация по кори, полиомиелиту.
Чтобы получить удовольствие от отдыха и не заболеть необходимо соблюдать определенные правила и рекомендации, в т.ч. по питанию, проживанию, поведению.
Перед тем, как отправиться в путешествие, следует подумать, насколько состояние здоровья позволяет выехать в ту или иную страну в зависимости от климата, условий питания, особенностей культурного отдыха, возможности проведения профилактических прививок, приема лекарственных препаратов для профилактики инфекционных болезней. Для этого следует посетить участкового врача поликлиники по месту жительства и получить его рекомендации относительно отдыха. С особым вниманием следует отнестись к рекомендациям врача больным хроническими заболеваниями, беременным и лицам с малолетними детьми. Перед поездкой следует сформировать и иметь при себе аптечку первой помощи, которая поможет при легких недомоганиях, сэкономит время на поиски лекарственных средств и избавит от проблем общения на иностранном языке.
Перед путешествием необходимо потребовать от туроператорской или турагентской организации актуальную информацию о заболеваниях, характерных для страны пребывания, а также мерах их профилактики.
При выезде в зарубежные страны необходимо знать, что в некоторых из них существует возможность заражения инфекционными и паразитарными заболеваниями, которые характеризуются тяжелым клиническим течением, поражением жизненно важных органов и систем организма.
ОПАСНЫЕ ВИРУСНЫЕ ГЕМОРРАГИЧЕСКИЕ ЛИХОРАДКИ.
При выезде в страны Африканского и Южно-Американского континентов можно заразиться опасными вирусными геморрагическими лихорадками, к которым относятся лихорадки Эбола, Ласса и Марбург. Источниками возбудителей являются животные и грызуны, а также больной человек. Лихорадки относятся к тяжелым вирусным заболеваниям с почти одинаковой клинической картиной, характеризующейся высокой температурой, геморрагической сыпью, кровотечениями из носа, десен, головными болями, общей слабостью, болями в грудной клетке и желудке. Инкубационный период при всех лихорадках составляет от 3 до 21дня.
ЖЕЛТАЯ ЛИХОРАДКА.
С января 2017 года официально объявлено о вспышке желтой лихорадки в Бразилии, где с декабря прошлого года регистрируются заболевания, и по состоянию на 17 марта 2017 г. зарегистрировано 1561 случай (448 подтвержденных и 1113 подозрительных), в том числе 264 с летальным исходом. Кроме Бразилии подозрительные на желтую лихорадку единичные случаи заболевания с начала 2017 года отмечены в Колумбии (1), Суринаме (1), Боливии (1), Эквадоре (1) и Перу (8, в т.ч. 2 летальных).
Желтая лихорадка передается комарами, заразиться можно как в природных условиях, так и в городах. Инкубационный период составляет от 3 до 6 дней. Заболевание характеризуется высокой лихорадкой, сыпью, поражением почек, печени, с развитием желтухи и острой почечной недостаточности. Течение болезни крайне тяжелое и в большинстве случаев имеет смертельный исход. При выезде в страны Южно-Американского и Африканского континентов, где требуется обязательное проведение профилактических прививок, являющихся единственной мерой предупреждения этого опасного заболевания, необходимо получить прививку, которая проводится не позднее, чем за 10 дней до выезда. Без международного свидетельства о вакцинации против желтой лихорадки выезд в неблагополучные страны запрещается.
Список стран с риском передачи желтой лихорадки, при въезде в которые требуется наличие международного сертификата о вакцинации против желтой лихорадки: Ангола, Бенин, Буркина Фасо, Бурунди, Габон, Гана, Гвиана Французская, Заир (Демократическая Республика Конго), Камерун, Конго, Кот-д’Ивуар, Либерия, Мали, Нигер, Руанда, Сан-Томе и Принсипи, Сьерра-Леоне, Того, Центрально-Африканская Республика.
ЛИХОРАДКА ЗИКА
В настоящее время заболеваемость населения лихорадкой Зика (ЛЗ) в результате местной передачи вируса наблюдается в 48 странах Американского региона, а также ряде государств Юго-Восточной Азии и Тихоокеанского региона. Общее число пострадавших лиц в странах Американского региона составляет более 551 тысяч,в более чем 206 тысячслучаев диагноз подтвержден лабораторно.
В 31-ой стране, из числа пораженных, отмечен рост числа случаев патологий нервной системы новорожденных, в 23 странах выявлено увеличение количества неврологических расстройств, в том числе синдрома Гийена-Барре, связанных со случаями заболевания ЛЗ. В 13 странах выявлена нетрансмиссивная передача вируса Зика (передача при половом контакте, внутриутробное инфицирование, при гемотрансфузиях).
Справочно: Вакцины или специфического лечения ЛЗ не существует. Единственный эффективный способ борьбы с болезнью – уничтожение комаров, которые переносят вирус.
Инкубационный период ЛЗ от 3 до 12 дней. В большинстве случаев ЛЗ протекает без симптомов и только в одном из четырех-пяти случаев развивается клиническая симптоматика. Для ЛЗ характерна сыпь, возникающей на лице и туловище, а затем распространяющейся на другие части тела, конъюнктивит, головная боль, боли в суставах и спине, возможны также ощущение усталости, незначительное повышение температуры, озноб. Заболевание длится около недели.
Как правило, заболевание протекают в легкой и среднетяжелой клинической форме и заканчиваются выздоровлением. Вместе с тем, вирус сохраняется в течение более чем 2-х недель в семенной жидкости после выздоровления.
Существуют сведения, что вирус способен проникать через плаценту и инфицировать плод. Наиболее сложной, в эпидемиологическом плане, обстановка сохраняется в Бразилии, где за время эпидемии ЛЗ зарегистрировано 2366 случаев микроцефалии и неврологических нарушений у новорожденных. Общее число случаев заболевания с подозрением на ЛЗ составляет на 31.03.2017 г. более 216 тысяч. Сложная эпидемиологическая ситуация сохраняется в Колумбии, Сальвадоре, Гондурасе, Венесуэле и ряде других стран региона.
ЛИХОРАДКА ДЕНГЕ.
Заболевание широко распространено в тропических и субтропических регионах Центральной и Южной Америки, Южной и Юго-Восточной Азии, а также в Африке.
Основными переносчиками лихорадки денге являются зараженные комары рода Aedes. Непосредственно от человека человеку без участия переносчика (комар) инфекция не передается.
Симптомами являются высокая температура, тошнота, сыпь, головные и поясничные боли. Всем туристам, посещающим страны, эндемичные по лихорадки денге рекомендовано для защиты от укусов насекомых носить одежду с длинными рукавами, использовать репелленты и фумигаторы, засетчивание окон противомоскитными сетками.
ХОЛЕРА. С 1.01.2017 по 31.03.2017 г. в 22 странах зарегистрировано 32692 больных холерой.
По данным Управления ООН по координации гуманитарных вопросов (ОСНА) и ВОЗ наблюдается неблагоприятная эпидемиологическая ситуация по холере в Сомали. По состоянию на 20 марта 2017 г. на территории 12 из 18 регионов страны зарегистрировано 15655 случаев холеры, из них 365 — с летальным исходом.
Холера – опасная острая инфекционная болезнь, характеризующаяся сильнейшим обезвоживанием организма. Инкубационный (скрытый) период заболевания составляет от нескольких часов до 5 дней. Возбудители холеры проникают в организм человека при употреблении инфицированных продуктов питания и воды. Наиболее опасными являются продукты, которые не подвергаются термической обработке. Заражение может произойти также во время купания в случайных водоемах. Характерные признаки холеры – многократный жидкий стул и рвота, что приводит к обезвоживанию организма. При появлении первых признаков заболевания необходимо немедленно обратиться к врачу.
КИШЕЧНЫЕ ИНФЕКЦИИ. Многочисленная группа острых инфекционных заболеваний, вызываемых бактериями, вирусами с преимущественным поражением желудочно-кишечного тракта. Имеют широкое распространение во всех странах мира. Пути заражения: пищевой, водный, контактно-бытовой. Основные симптомы: частый жидкий стул, рвота, повышение температуры тела, боли в животе, недомогание. Для большинства острых кишечных инфекций инкубационный период короткий от нескольких часов до 5 дней (при брюшном тифе 14-21 день, вирусном гепатите А в среднем 35 дней). При бактериальных ОКИ чаще беспокоят повышение температуры тела, боль в животе, тошнота, рвота, частый жидкий стул, при вирусных — сильная головная боль, боль в горле, мышцах, может быть жидкий стул, сыпь на теле. Некоторые симптомы могут отсутствовать, или слабо выражены. При появлении первых симптомов немедленно обратитесь к врачу. Постарайтесь, изолировать больного, выделить ему отдельную посуду.
Большинство стран Азиатского, Африканского и Южно-Американского континентов неблагополучны по заболеваемости гепатитом А. Наиболее эффективным профилактическим мероприятием является иммунизация. Защитный эффект вакцинации проявляется уже с конца первой недели после прививки, одна доза защищает на 1-1,5 года.
ЧУМА. Министерство здравоохранения Мадагаскара информировало ВОЗ о предполагаемой вспышке чумы в районе Befotaka в юго-восточной части страны. Этот район располагается вне эндемичной по чуме зоне Мадагаскара, где чума не регистрировалась с 1950 года.
На 27 декабря 2016 года было зарегистрировано 62 случая заболевания (6 подтвержденных, 56 предполагаемых), включая 26 смертельных случаев (летальность — 42%).
Из всех зарегистрированных случаев заболевания 5 были классифицированы как случаи легочной чумы, остальные — как случаи бубонной чумы.
Чума – природно-очаговая инфекция, которой болеют люди и животные, переносчиками являются блохи, паразитирующие на грызунах и других животных. Заражение чумой происходит при укусах инфицированными блохами, контакте с больными животными и грызунами, а также воздушно-капельным путем при общении с больным легочной чумой. Время, которое проходит с момента попадания возбудителя чумы в организм человека до появления первых симптомов заболевания, составляет от нескольких часов до 6 дней. Заболевание начинается с высокой температуры, сильного озноба, головной боли, увеличения лимфоузлов и кашля с кровью. При появлении указанных признаков заболевания необходимо немедленно обратиться к врачу.
МЕНИНГОККОВАЯ ИНФЕКЦИЯ.
В 15 штатах Нигерии зарегистрировано более 3 тысяч предполагаемых случаев менингита (в т.ч. 336 летальных). Большинство этих случаев приходится на штаты Замфара, Катцина, Сокото, Нигер и Федеральную столичную территорию. Случаи заболевания менингитом также были зарегистрированы в граничащих с Нигерией странах: Нигер, Чад, Камерун, Того.
По информации Всемирной организации здравоохранения, доминирующим серотипом данной вспышки менингита является серотип C. Около половины всех случаев заболевания приходится на возрастную группу от 5 до 14 лет.
Данное заболевание занимает важное место в инфекционной патологии и продолжает оставаться актуальной для ряда стран. Болезнь начинается остро, в течение часа поднимается температура до 39-40°, через 5-6 часов возникает рвота, не приносящая облегчения больному. Но самый грозный симптом, на который обязательно надо обратить внимание, — появление сыпи. Сначала это бледно-розовые звездочки, на протяжении первых суток они появляются у 80 % больных. Сыпь будет увеличиваться. И именно при наличии ее надо обязательно повторно вызывать врача, поскольку первичный диагноз до появления сыпи может быть выставлен как острое респираторное заболевание.
ПАРАЗИТАРНЫЕ ЗАБОЛЕВАНИЯ. Широкое распространение в тропических и субтропических странах имеют опасные для здоровья паразитарные заболевания, заражение которыми возможно через фрукты, овощи и зелень, мясо, рыбу и продукты моря. Личинками некоторых гельминтов можно также заразиться при контакте с почвой и купании в пресных водоемах через неповрежденную кожу, а через укусы кровососущих насекомых — паразитарными заболеваниями, возбудители которых поражают внутренние органы. Для многих из этих заболеваний характерен длительный инкубационный период и тяжелое хроническое течение.
МАЛЯРИЯ. На территории Зимбабве зарегистрирована крупнейшая вспышка малярии, возникшая вследствие затяжных проливных дождей, вызванных тропическим циклоном.
На юге и севере страны, граничащих с ЮАР и Замбией, за последние 2 месяца зарегистрировано около 90 тыс. новых случаев, из которых более 200 закончились летальным исходом.
Малярия – это заболевание, вызываемое кровяными паразитами, которые передаются от больного человека здоровому через укусы комаров, при переливании крови или шприцевых инъекциях.
Переносчиками инфекции являются малярийные комары. Нападают они на человека вечером, после захода солнца и рано утром. Малярия широко распространена в странах Азии, Африки, Центральной и Южной Америки, в т.ч. и на территории некоторых республик СНГ (Азербайджан, Таджикистан). Человек, выезжавший в те края, рискует заболеть уже на второй неделе пребывания в неблагополучном регионе, а может и через 1,5 года после возвращения оттуда.
Клиника малярии отличается значительным разнообразием. Наиболее характерными ее признаками являются лихорадочные приступы с кратковременным ознобом, высокой температурой, головными и мышечными болями, головокружением, тошнотой, рвотой, учащенным сердцебиением, задержкой мочевыделения – подобное состояние держится 6-8 часов и заканчивается резким падением температуры и обильным потоотделением; повторяются приступы через 1-2 дня, но могут продолжаются и без перепадов температур; при несвоевременно начатом лечении у больного увеличиваются печень и селезенка. Диагноз заболевания ставится только на основании результатов лабораторного исследования препаратов крови лихорадящего больного и этим же исследованием подтверждается выздоровление его после лечения.
Профилактика малярии складывается из 2 направлений: предупреждение заражения и профилактика заболевания.
Предупреждение заражения – это защита помещений от проникновения переносчиков (засетчивание окон) и защита от их укусов (установка прикроватных марлевых пологов, уничтожение залетевших комаров инсектицидными средствами с помощью фумигаторов; использование репеллентов); для предупреждения прививной малярии — использование для инъекций только одноразовых шприцов.
Профилактика заболевания – это прием по назначению врача лекарственных противомалярийных препаратов (химиопрофилактика), начиная за неделю перед выездом в неблагополучный регион, весь период пребывания там и еще 4-6 недель после возвращения домой.
При выезде в страны неблагополучные по желтой лихорадке необходимо сделать соответствующую профилактическую прививку в учреждении здравоохранения «19 центральная районная поликлиника» г. Минска (пр. Независимости, 119, тел. 267-07-22) и получить свидетельство международного образца о вакцинации против желтой лихорадки.
Рекомендательный характер Всемирной организации здравоохранения при поездке в отдельные страны имеют прививки против гепатита А, гепатита В, полиомиелита, дифтерии и столбняка, кори и краснухи.
Согласно Национальному календарю профилактических прививок взрослому населению в республике Беларусь проводятся прививки против дифтерии и столбняка через каждый 10 лет с момента последней ревакцинации. Прививочный статус в отношении дифтерии и столбняка можно уточнить в поликлинике по месту жительства (в прививочном кабинете, у врача-терапевта) и, при необходимости (отсутствии очередной ревакцинации и противопоказаний), получить прививку.
Прививки, рекомендуемые для профилактики других инфекционных заболеваний (гепатита А, гепатита В и др.) при выезде за рубеж проводятся по предварительной записи, на платной основе в организациях здравоохранения, имеющих лицензию (городской кабинет вакцинопрофилактики в г. Минске ул. Якубовского, 53, медицинские центры).
С информацией о рекомендуемых прививках для лиц, выезжающих за рубеж, можно ознакомиться на сайте ГУ «Республиканский центр гигиены, эпидемиологии и общественного здоровья» (www.rcheph.by) в разделе «статьи».
Во время путешествия необходимо соблюдать определенные правила и ограничительные меры проживания, питания и культурного отдыха.
Люди из стран умеренного климата нуждаются в адаптации в странах с тропическим и субтропическим климатом. Для предупреждения солнечного и теплового ударов необходимо носить одежду из легких и натуральных тканей, летний головной убор, смазывать открытые участки кожи кремом от загара, увеличить количество потребления жидкостей и ограничить прием алкогольных напитков.
Во время отдыха следует быть особенно осторожными при контакте с животными, так как они являются источниками многих инфекционных и паразитарных болезней. Следует избегать контакта с любыми животными, особенно дикими либо безнадзорными! Это опасно практически во всех странах. Если при контакте с животным получен укус, оцарапывание или просто ослюнение, необходимо тщательно промыть эту часть тела водой с мылом и немедленно обратиться к врачу для решения вопроса о проведении прививок против бешенства и столбняка.
Другую опасность представляют укусы ядовитых змей, насекомых (скорпион, каракурт, тарантул) и обитателей тропических морей (ядовитые медузы, пиявки, рыбы), которые могут привести к серьезным нарушениям здоровья. Большинство кровососущих насекомых (блохи, клещи, комары, москиты, слепни, мошки и мухи) являются переносчиками тропических инфекционных и паразитарных заболеваний. Для предупреждения заражения во время отдыха необходимо избегать контактов с пресмыкающимися и насекомыми, надевать одежду с длинными рукавами, брюки, ботинки с плотными гетрами или носками, применять репелленты.
Проживание допускается только в гостиницах, обеспеченных централизованным водоснабжением и канализацией. При наличии в номере комаров, блох, грызунов необходимо немедленно поставить в известность администрацию для принятия срочных мер по их уничтожению. В местах скопления летающих насекомых требуйте засетчивания окон и дверей, наличия пологов над кроватью и электрофумигаторов. В целях защиты от укусов насекомых рекомендуется применять средства, отпугивающие и уничтожающие насекомых (репелленты и инсектициды).
Прием пищи допускается в определенных пунктах питания, где используются продукты гарантированного качества;
для питья следует употреблять только гарантированно безопасную воду и напитки (бутилированная или кипяченая вода, напитки, соки промышленного производства и гарантированного качества). Нельзя употреблять лед для охлаждения напитков;
овощи и фрукты необходимо мыть кипяченой или бутилированной водой и обдавать кипятком;
мясо, рыба, морепродукты должны обязательно подвергаться термической обработке;
желательно не пользоваться услугами местных предприятий общественного питания и не пробовать незнакомые продукты, не покупать еду на рынках и лотках, не пробовать угощения, приготовленные местными жителями. В случае необходимости можно приобретать продукты в фабричной упаковке в специализированных магазинах. При покупке продуктов следует обращать внимание на срок годности, соблюдать температурный режим их хранения. Категорически запрещается употреблять продукты после истечения срока их годности;
не следует брать с собой в дорогу скоропортящиеся продукты (вареную колбасу, молочные и кисломолочные продукты, пирожные с кремом и т.д., кулинарные изделия с коротким сроком годности);
Необходимо строго соблюдать правила личной гигиены, в т.ч. гигиены рук. Перед едой и после посещения туалета следует всегда тщательно мыть руки с мылом, по возможности обработать их салфетками, пропитанными антисептиком для рук.
Не рекомендуется проведение экскурсий, других мероприятий (охота, рыбалка) в местах, не обозначенных официальной программой. Купание разрешается только в бассейнах и специальных водоемах, при купании в водоемах и бассейнах не следует допускать попадания воды в рот.
Не рекомендуется лежать на пляже без подстилки, ходить по земле без обуви, приобретать меховые, кожаные изделия, а также животных и птиц у частных торговцев.
Если после возвращения из путешествия возникло лихорадочное состояние, тошнота, рвота, жидкий стул, кашель с кровавой мокротой, сыпь на кожных покровах и слизистых Вам следует немедленно обратиться к врачу для осмотра и обследования на инфекционные и паразитарные заболевания и сообщить врачу из какой страны вы прибыли. Необходимо помнить, что во время пребывания в стране, неблагополучной по малярии, и в течение 3-х лет после возвращения, при любом повышении температуры следует немедленно обращаться в лечебное учреждение и сообщать врачу, что Вы были в «тропиках».
Соблюдение гражданами Республики Беларусь, выезжающими в зарубежные страны, мер личной безопасности и профилактики заболеваний, поможет сохранить санитарно-эпидемиологическое благополучие населения в нашей стране.
Помните — Ваше здоровье в Ваших руках!
Врач — эпидемиолог А.Н. Чеботарь
Данные о случаях заболевания ООИ
Информация о случаях заболеваний, представляющих чрезвычайную ситуацию в области общественного здравоохранения, имеющую международное значение, зарегистрированных в мире (I квартал 2017 года)
Малярия
Зимбабве. На территории Зимбабве зарегистрирована крупнейшая вспышка малярии, возникшая вследствие затяжных проливных дождей, вызванных тропическим циклоном.
На юге и севере страны, граничащих с ЮАР и Замбией, за последние 2 месяца зарегистрировано около 90 тыс. новых случаев, из которых более 200 закончились летальным исходом.
Холера
С 1.01.2017 по 31.03.2017 г. в 22 странах зарегистрировано 32692 больных холерой (приложение1).
Сомали. По данным Управления ООН по координации гуманитарных вопросов (ОСНА) и ВОЗ наблюдается неблагоприятная эпидемиологическая ситуация по холере в Сомали. По состоянию на 20 марта 2017 г. на территории 12 из 18 регионов страны зарегистрировано 15655 случаев холеры, из них 365 — с летальным исходом.
Желтая лихорадка
Суринам. 9 марта 2017 г. Национальный институт общественного здравоохранения и окружающей среды (НИОЗиОС) Нидерландов информировал ВОЗ о случае заболевания желтой лихорадкой. Заболела взрослая голландка, посетившая Суринам в период с середины февраля по начало марта 2017 года. У нее не было прививки от желтой лихорадки.
Находясь в Суринаме, пациентка ночевала в Парамарибо и посещала местность вокруг этого города, включая округа Коммевийне (Фредериксдорп и Пеперпот) и Брокопондо (Браунсберг), причем второй из них рассматривается в качестве наиболее вероятного места заражения. 28 февраля 2017 г. у нее появились симптомы (головная боль и высокая температура), 3 марта 2017 г. она поступила в палату реанимациис печеночной недостаточностью.
Суринам считается зоной риска по желтой лихорадке и требует при въезде свидетельство о вакцинации против желтой лихорадки лиц старше одного года, прибывающих из стран с риском желтой лихорадки в соответствии с перечнем стран ВОЗ, в которых существует риск передачи желтой лихорадки.
Бразилия. С января 2017 года официально объявлено о вспышке желтой лихорадки в Бразилии, где с декабря прошлогогода регистрируются заболевания, и по состоянию на 17 марта 2017 г. зарегистрировано 1561 случай (448 подтвержденных и 1113 подозрительных), в том числе 264 с летальным исходом.
Случаи заболевания отмечены в 188 муниципалитетах страны, из которых почти половина расположена в штате Минас-Жерайс, откуда начала распространяться вспышка. Случаи заболевания также регистрируются в штатах Эспириту-Санту, Сан-Паулу, Баия, Токантинс, Гоас и Риу-Гранди-ду-Норти. В столице г. Рио-де Жанейро – 3 случая, в т.ч. 2 подтвержденных, один из которых летальный.
По определению Секретариата ВОЗ, штат Рио-де-Жанейро, за исключением городских районов городов Рио-де-Жанейро и Нитерой, и штат Сан-Паулу, за исключением городских районов городов Сан-Паулу и Кампинас, следует также рассматривать как районы с риском передачи желтой лихорадки.Определение новых районов с риском передачи желтой лихорадки является непрерывным процессом, и обновленная информация будет предоставляться на регулярной основе(приложение 2).
Лицам, совершающим международные поездки в эти районы штатов Рио-де-Жанейро и Сан-Паулу, рекомендуется предусмотреть вакцинацию против желтой лихорадки. Их решение в отношении иммунизации против желтой лихорадки должно быть основано на анализе рисков и преимуществ во время мероприятий, которые они планируют провести в районах с риском передачи желтой лихорадки.
Кроме Бразилии подозрительные на желтую лихорадку единичные случаи заболевания с начала 2017 года отмечены в Колумбии (1), Суринаме (1), Боливии (1), Эквадоре (1) и Перу (8, в т.ч. 2 летальных).
В настоящее время Секретариат ВОЗ предоставляет лицам, совершающим международные поездки в районы с риском передачи желтой лихорадки, следующие рекомендации:
иммунизация против желтой лихорадки – проводится за 10 дней до предполагаемой поездки. В соответствии с Приложением 7 Международных медико-санитарных правил (2005 г.), одной дозы вакцины против желтой лихорадки, одобренной ВОЗ, достаточно для обеспечения устойчивого иммунитета и пожизненной защиты от данной инфекции;
защита от укусов насекомымипутем применения эффективных репеллентов, использовании закрытой одежды при нахождении вне помещений. В целях защиты помещений от насекомых используются защитные противомоскитные сетки, пологи, фумигаторы.
Птичий грипп H7N9
В Центральном Китае и на Тайване выявлены новые случаи заражения человека птичьим гриппом.
В последнее время в Китае участились случаи заболевания человеком вирусом H7N9. В 2017 году в провинции Хунань было зафиксировано 20 случаев заражения птичьим гриппом, пять человек скончались. Вирус также обнаружен в провинциях Гуандун, Гуйчжоу, Сычуань, Хэнань, Цзянси и Шаньдуни на Тайване. Были заболевшие в Шанхае, специальных административных районах Гонконг и Макао.
В Китае случай заболевания, вызванный H7N9, впервые был диагностирован в марте 2013 года. До сих пор нет свидетельств, что он может передаваться от человеку к человеку воздушно-капельным путем. Вспышка этого заболевания в КНР за 2013-2014 годы унесла жизни 36 человек.
На основании последних данных, с начала ноября 2016 года в различных провинциях Китая было зарегистрировано более 300 случаев заболевания людей гриппом A / H7N9.
По информации Международного эпизоотического бюро в 2016 году эпизоотическая ситуация по птичьему гриппу ухудшилась. Вспышки высокопатогенного гриппа птиц среди дикой и/или домашней птицы регистрировались в 48-ми странах Азии, Африки, Северной Америки и Европы и были обусловлены, преимущественно, вирусом гриппа A(H5N8).Наибольшее количество вспышек среди диких и домашних птиц, вызванных вирусом Н5N8, зарегистрировано в Венгрии (более 200), Германии (более 90) и Франции (более 80).
Случаев заражения людей вирусом гриппа Н5N8не выявлено. По оценке ВОЗ риск заражения данным вирусом низкий.
В Российской Федерации в ноябре 2016 – марте 2017 года отмечались факты падежа птицы, связанные с гриппом птиц, в Республиках Тыва, Татарстан, Краснодарском крае и Калининградской области (среди дикой птицы), в Республике Калмыкия, Краснодарском крае (на частных подворьях), в Воронежской области (птица в зоопарке), в Астраханской, Ростовской (на птицефабриках) и Московской (на птицефабриках и в личных подсобных хозяйствах) областях. Случаев инфицирования людей вирусом гриппа птиц на территории Российской Федерации не зарегистрировано.
Вирус Зика
В настоящее время заболеваемость населения лихорадкой Зика (ЛЗ) в результате местной передачи вируса наблюдается в 48 странах Американского региона, а также ряде государств Юго-Восточной Азии и Тихоокеанского региона.
Общее число пострадавших лиц в странах Американского региона составляет более 551 тысяч,в более чем 206 тысячслучаев диагноз подтвержден лабораторно.
В 31-ой стране, из числа пораженных, отмечен рост числа случаев патологий нервной системы новорожденных, в 23 странах выявлено увеличение количества неврологических расстройств, в том числе синдрома Гийена-Барре, связанных со случаями заболевания ЛЗ. В 13 странах выявлена нетрансмиссивная передача вируса Зика (передача при половом контакте, внутриутробное инфицирование, при гемотрансфузиях).
В Бразилии за время эпидемии ЛЗ зарегистрировано 2366 случаев микроцефалии и неврологических нарушений у новорожденных. Общее число случаев заболевания с подозрением на ЛЗ составляет на 31.03.2017г. более 216 тысяч. Сложная эпидемиологическая ситуация сохраняется в Колумбии, Сальвадоре, Гондурасе, Венесуэле и ряде других стран региона.
За период с января 2016г. по февраль 2017г. случаи заболевания лихорадкой Зика регистрировались также в отдельных регионах Юго-Восточной Азии – во Вьетнаме (246 случаев), на Филиппинах (57 случаев), в Малайзии (8 случаев), в Таиланде (713 случаев). В марте 2017г. новых случаев заболевания лихорадкой Зика на данных территориях не выявлено.
В Республике Сингапур на 13 неделе 2017 г. зарегистрированы два случая заболевания лихорадкой Зика. Общее число случаев заболевания лихорадкой Зика за период с 28 августа 2016 г. по 31 марта 2017 г. составило 466.
Всего за период с января 2015 г. по 31 марта 2017 г. в мире зарегистрированы 8023 завозных случая лихорадки Зика в 62 странах.
Менингококковая инфекция
В 15 штатах Нигерии зарегистрировано более 3 тысяч предполагаемых случаев менингита (в т.ч. 336 летальных). Большинство этих случаев приходится на штаты Замфара, Катцина, Сокото, Нигер и Федеральную столичную территорию. Случаи заболевания менингитом также были зарегистрированы в граничащих с Нигерией странах: Нигер, Чад, Камерун, Того.
По информации Всемирной организации здравоохранения, доминирующим серотипом данной вспышки менингита является серотип C. Около половины всех случаев заболевания приходится на возрастную группу от 5 до 14 лет.
Вспышки заболевания менингитом в Нигерии регистрировались и в прошлые годы, в частности, в периоды окончания сухого сезона и начала сезона дождей.
В «менингитном поясе», в который входят страны от Сенегала до Эфиопии, ранее превалировали случаи заболевания менингитом типа А. Благодаря проведению массовой вакцинации уровень заболеваемости данным типом менингита был в значительной степени сокращен.
Приложения:
- Сведения об эпидемиологической ситуации по холере в мире с 1.01.2017 по 31.03.2017 г.
- Страны, в которых имеет место риск передачи желтой лихорадки, и страны, требующие наличия свидетельства о вакцинации против желтой лихорадки.
- Перечень стран, неблагополучных по иным инфекционным заболеваниям, которые могут представлять чрезвычайную ситуацию в области общественного здравоохранения, имеющую международное значение, включая страны в которых в 2016 г.– I квартале 2017г. регистрировались случаи таких заболеваний.
Приложение 1
Сведения
об эпидемиологической ситуации по холере в мире
с 1.01.2017 по 31.03.2017 г.
Число больных холерой – 32692
Число больных с подозрением на холеру – 21271
Число стран, информировавших о случаях заболевания холерой и с подозрением на холеру- 24
| № п/п | Регион | Страна/ территория | Случаи с подозрением на холеру | Подтвержденные случаи холеры | Завозные случаи холеры | Леталь-ные случаи холеры |
| Азия | ||||||
| Западная Азия | ||||||
| 1 | Ирак | 78 | 12 | — | 12 | |
| По региону | 78 | 12 | — | 12 | ||
| Юго — Западная Азия | ||||||
| 2 | Йемен | 1686 | 198 | — | 11 | |
| Юго — Восточная Азия | ||||||
| 3 | Филиппины | — | 200 | — | — | |
| По региону | 1686 | 398 | — | 11 | ||
| Итого | 1764 | 410 | — | 23 | ||
| Африка | ||||||
| Восточная Африка | ||||||
| 4 | Сомали | 15655 | 12699 | — | 268 | |
| 5 | Танзания | — | 1031 | — | 14 | |
| 6 | Уганда | 2 | — | — | — | |
| 7 | Бурунди | — | 169 | — | — | |
| 8 | Кения | 7 | 51 | — | 5 | |
| 9 | Эфиопия | — | 300 | — | 300 | |
| 10 | Малави | 11 | — | — | — | |
| По региону | 15675 | 14250 | — | 587 | ||
| Юго — Восточная Африка | ||||||
| 11 | Мозамбик | 7 | 1500 | — | 2 | |
| По региону | 7 | 1500 | — | 2 | ||
| Южная Африка | ||||||
| 12 | Замбия | — | 97 | — | — | |
| По региону | — | 97 | — | — | ||
| Центральная Африка | ||||||
| 13 | Ангола | — | 402 | — | 26 | |
| 14 | ДРК | — | 5829 | — | 203 | |
| 15 | Камерун | — | 14 | — | — | |
| По региону | 6245 | — | 229 | |||
| Северная Африка | ||||||
| 16 | Судан | 942 | 430 | — | 9 | |
| 17 | Ю. Судан | 216 | 5640 | 133 | ||
| По региону | 1158 | 6070 | — | 142 | ||
| Западная Африка | ||||||
| 18 | Гана | — | 6 | — | — | |
| 19 | Кот-д’Ивуар | — | 4 | — | — | |
| 20 | Либерия | 13 | 15 | — | 2 | |
| 21 | Нигерия | — | 500 | — | 80 | |
| 22 | Сьерра -Леоне | — | 1 | — | 1 | |
| По региону | 13 | 526 | — | 83 | ||
| Америка | ||||||
| Северная Америка | ||||||
| 23 | Гаити | 2654 | 3585 | — | 56 | |
| 24 | Доминиканская Республика | — | 9 | — | 2 | |
| По региону | 2654 | 3594 | — | 58 | ||
| Всего в мире | 21271 | 32692 | — | 1124 | ||
Приложение 2
Страны1, в которых имеет место риск передачи желтойлихорадки2, и страны, требующие наличия свидетельства о вакцинации против желтой лихорадки
| Страна | Страна с
риском передачи желтой лихорадки
|
Страна требует наличия свидетельства о
вакцинации против желтой лихорадки у лиц3, прибывающих из |
|
| стран с риском
передачи желтой лихорадки (возраст совершающего поездку) |
любой страны (возраст совершающего
поездку) |
||
| Афганистан | Да | ||
| Албания | Да (> 1 года) | ||
| Алжир | Да4 (> 1 года) | ||
| Ангола | Да | Да (> 9 месяцев) | |
| Антигуа и Барбуда | Да (> 1 года) | ||
| Аргентина | Да | ||
| Австралия | Да4 (> 1 года) | ||
| Багамские Острова | Да4 (> 1 года) | ||
| Бахрейн | Да 4 (> 9 месяцев) | ||
| Бангладеш | Да (> 1 года) | ||
| Барбадос | Да4 (> 1 года) | ||
| Белиз | Да5 (> 1 года) | ||
| Бенин | Да | Да5 (> 1 года) | |
| Бутан | Да5 | ||
| Боливия, Многонациональное государство | Да | Да4 (> 1 года) | |
| Ботсвана | Да5 (> 1 года) | ||
| Бонэйр, Саба, Синт—Эстатиус | Да (> 6 месяцев) | ||
| Бразилия | Да | Да (> 9 месяцев) | |
| Бруней—Даруссалам | Да4 (> 1 года) | ||
| Буркина—Фасо | Да | Да5 (> 9 месяцев) | |
| Бурунди | Да | Да (> 1 года) | |
| Кабо—Верде | Да4 (> 1 года) | ||
| Камбоджа | Да4 (> 1 года) | ||
| Камерун | Да | Да (> 9 месяцев) | |
1 В данной публикации понятия «страна» и «страны» относятся к странам, территориям и географическим районам.
2 Считается, что риск передачи желтой лихорадки существует там, где случаи заболевания желтой лихорадкой регистрируются в настоящее время или регистрировались впрошлом и где присутствуют переносчики инфекции и животные — резервуары инфекции.
3 Страны могут изменить, свои требования в любой момент. Лицам, совершающим поездки, настоятельно рекомендуется обратиться в соответствующие консульскиеучреждения или дипломатическое представительство за информацией о требованиях, предъявляемых страной назначения.
Срок действия свидетельств о вакцинации: в соответствии с поправкой к ММСП (2005 г.), принятой Всемирной ассамблеей здравоохранения в резолюции WHA67.13, с 11 юля 2016 г. срок действия всех свидетельств о вакцинации против желтой лихорадки, как новых, так и уже выданных, продляется с 10 лет до всей продолжительности жизни вакцинированного лица. Таким образом, с 11 июля 2016 г. держателям действительных свидетельств о вакцинации против желтой лихорадки не может быть отказано во въезде на том основании, что свидетельство было выдано более 10 лет назад; требовать ревакцинации или дополнительной вакцинации в таких случаях не допускается.
4 Включает в себя требование по наличию свидетельства о вакцинации у лиц, которые провели более 12 часов в транзитном аэропорту, находящемся на территории страны,где имеет место риск передачи желтой лихорадки.
5 Включает в себя требование по наличию свидетельства о вакцинации у лиц, которые проследовали транзитом через аэропорт, находящийся на территории страны, гдеимеет место риск передачи желтой лихорадки.
| Страна | Страна с
риском передачи желтой лихорадки
|
Страна требует наличия свидетельства о
вакцинации против желтой лихорадки у лиц3, прибывающих из |
|
| стран с риском
передачи желтой лихорадки (возраст совершающего поездку) |
любой страны (возраст совершающего
поездку) |
||
| Центрально-Африканская Республика | Да | Да (> 9 месяцев) | |
| Чад | Да | Да | |
| Китай | Да5 (> 1 года) | ||
| Остров Рождества | Да4 (> 1 года) | ||
| Колумбия | Да | ||
| Конго | Да | Да (> 9 месяцев) | |
| Коста-Рика | Да4 (> 9 месяцев) | ||
| Кот-д’Ивуар | Да | Да (> 9 месяцев) | |
| Кюрасао | Да (> 6 месяцев) | ||
| Корейская Народно-Демократическая Республика | Да (> 1 года) | ||
| Демократическая Республика Конго | Да | Да (> 9 месяцев) | |
| Джибути | Да5 (> 1 года) | ||
| Доминика | Да4 (> 1 года) | ||
| Эквадор | Да | Да4 (> 1 года) | |
| Египет | Да4 (> 9 месяцев) | ||
| Сальвадор | Да4 (> 1 года) | ||
| Экваториальная Гвинея | Да | Да (> 6 месяцев) | |
| Эритрея | Да4 (> 9 месяцев) | ||
| Эфиопия | Да | Да4 (> 9 месяцев) | |
| Фиджи | Да4 (> 1 года) | ||
| Французская Гвиана | Да | Да (> 1 года) | |
| Французская Полинезия | Да4 (> 1 года) | ||
| Габон | Да | Да (> 1 года) | |
| Гамбия | Да | Да (> 9 месяцев) | |
| Гана | Да | Да (> 9 месяцев) | |
| Гренада | Да4 (> 1 года) | ||
| Гваделупа | Да4 (> 1 года) | ||
| Гватемала | Да4 (> 1 года) | ||
| Гвинея | Да | Да (> 1 года) | |
| Гвинея-Бисау | Да | Да (> 1 года) | |
| Гайана | Да | Да5 (> 1 года) | |
| Гондурас | Да4 (> 1 года) | ||
| Индия | Да (> 6 месяцев) | ||
| Индонезия | Да (> 9 месяцев) | ||
| Иран (Исламская Республика) | Да4 (> 9 месяцев) | ||
| Ирак | Да4 (> 9 месяцев) | ||
| Ямайка | Да5 (> 1 года) | ||
| Иордания | Да4 (> 1 года) | ||
| Казахстан | Да | ||
| Страна | Страна с
риском передачи желтой лихорадки
|
Страна требует наличия свидетельства о
вакцинации против желтой лихорадки у лиц3, прибывающих из |
|
| стран с риском
передачи желтой лихорадки (возраст совершающего поездку) |
любой страны (возраст совершающего
поездку) |
||
| Кения | Да | Да (> 1 года) | |
| Кирибати | Да (> 1 года) | ||
| Кыргызстан | Да4 (> 1 года) | ||
| Лаосская Народно – Демократическая Республика | Да | ||
| Лесото | Да4 (> 9 месяцев) | ||
| Либерия | Да | Да (> 1 года) | |
| Ливия | Да5 (> 1 года) | ||
| Мадагаскар | Да4 (> 9 месяцев) | ||
| Малави | Да4 (> 1 года) | ||
| Малайзия | Да4 (> 1 года) | ||
| Мальдивские Острова | Да4 (> 1 года) | ||
| Мали | Да | Да (> 1 года) | |
| Мальта | Да4 (> 9 месяцев) | ||
| Мартиника | Да4 (> 1 года) | ||
| Мавритания | Да | Да (> 1 года) | |
| Маврикий | Да4 (> 1 года) | ||
| Майотта | Да4 (> 1 года) | ||
| Монтсеррат | Да (> 1 года) | ||
| Мозамбик | Да4 (> 9 месяцев) | ||
| Мьянма | Да4 (> 1 года) | ||
| Намибия | Да5 (> 1 года) | ||
| Науру | Да (> 1 year) | ||
| Непал | Да4 (> 1 года) | ||
| Новая Каледония | Да4 (> 1 года) | ||
| Нигер | Да | Да (> 1 года) | |
| Нигерия | Да | Да (> 1 года) | |
| Ниуэ | Да (> 9 месяцев) | ||
| Оман | Да5 (> 9 месяцев) | ||
| Пакистан | Да4 (> 1 года) | ||
| Панама | Да | ||
| Парагвай | Да | Да4 (> 9 месяцев) | |
| Перу | Да | ||
| Филиппины | Да5 (> 1 года) | ||
| Острова Пиктэрн | Да (> 1 года) | ||
| Реюньон | Да4 (> 1 года) | ||
| Руанда | Да (> 1 года) | ||
| Сен-Бартелеми | Да4 (> 1 года) | ||
| Сент-Киттс и Невис | Да4 (> 1 года) | ||
| Сент-Люсия | Да (> 1 года) | ||
| Страна | Страна с
риском передачи желтой лихорадки
|
Страна требует наличия свидетельства о
вакцинации против желтой лихорадки у лиц3, прибывающих из |
|
| стран с риском
передачи желтой лихорадки (возраст совершающего поездку) |
любой страны (возраст совершающего поездку) | ||
| Сен—Мартен | Да4 (> 1 года) | ||
| Сент—Винсент и Гренадины | Да (> 1 года) | ||
| Самоа | Да4 (> 1 года) | ||
| Сан—Томе и Принсипи | Да5 (> 1 года) | ||
| Саудовская Аравия | Да4 (> 1 года) | ||
| Сенегал | Да | Да5 (> 9 месяцев) | |
| Сейшельские Острова | Да4 (> 1 года) | ||
| Сьерра—Леоне | Да | Да | |
| Сингапур | Да4 (> 1 года) | ||
| Синт—Мартен | Да (> 6 месяцев) | ||
| Соломоновы Острова | Да | ||
| Сомали | Да4 (> 9 месяцев) | ||
| Южная Африка | Да4 (> 1 года) | ||
| Южный Судан | Да | ||
| Шри—Ланка | Да4(> 9 месяцев) | ||
| Судан | Да | Да4 (> 1 года) | |
| Суринам | Да | Да4 (> 1 года) | |
| Свазиленд | Да | ||
| Таиланд | Да (> 9 месяцев) | ||
| Тимор—Леште | Да5 (> 1 года) | ||
| Того | Да | Да (> 9 месяцев) | |
| Тристан—да—Кунья | Да5(> 6 месяцев) | ||
| Тринидад и Тобаго | Да | Да5 (> 1 года) | |
| Уганда | Да | Да (> 1 года) | |
| Объединенная Республика
Танзания |
Да4 (> 1 года) | ||
| Венесуэла (Боливарианская Республика) | Да | ||
| Вьетнам | Да (> 1 года) | ||
| Острова Уоллис и Футуна | Да4 (> 1 года) | ||
| Замбия | Да4(> 9 месяцев) | ||
| Зимбабве | Да (> 9 месяцев) | ||
Приложение 3
Перечень стран, неблагополучных по иным инфекционным заболеваниям, которые могут представлять чрезвычайную ситуацию в области общественного здравоохранения, имеющую международное значение, включая страны в которых в 2016 г.–I квартале 2017г.г. регистрировались случаи таких заболеваний
| Инфекционное заболевание | Регион | Страны |
| Чума | Африка | Демократическая Республика Конго, Мадагаскар, Танзания, Уганда
|
| Азия | Китай, Монголия | |
| Американский регион | Перу, Боливия, США | |
| Лихорадка
Рифт-Валли
|
Африка | страны Северной Африки и территории к югу от Сахары |
| Лихорадка Эбола | Центральная и Западная Африка | Демократическая Республика Конго, Уганда, Гвинея, Сьерра-Леоне, Либерия |
| Лихорадка Марбург | Африка | Демократическая Республика Конго, Уганда, Ангола |
| Лихорадка Ласса | Западная Африка | Нигерия, Бенин, Того Сьерра-Леоне Либерия Гвинея, Гана |
| Менингококковая инфекция | Африка | Бенин, Буркина-Фасо, Гамбия, Гана, Гвинея, Демократическая Республика Конго, Камерун, Кот д’Ивуар, Мавритания, Мали, Нигер, Нигерия, Сенегал, Того, Центрально-Африканская Республика, Чад, Эфиопия |
| Лихорадка денге | Юго-восточная Азия | Таиланд, Вьетнам, Малайзия, Камбоджа, Филиппины, Лаос, Сингапур, Китай,Индонезия, Малайзия, Япония, Вьетнам, Мьянма. |
| Океания | Папуа-Новая Гвинея, Соломоновы острова, Новая Каледония, Острова Кука, Фиджи, Вануату | |
| Южная Азия | Индия, Шри-Ланка, Мальдивская Республика | |
| Центральная Азия | Пакистан, Йемен | |
| Восточное Средиземноморье | Саудовская Аравия, Джибути, Сомали | |
| Центральная и Южная Америка, страны Карибского бассейна | Коста-Рика, Мексика, Сальвадор, Гватемала, Пуэрто-Рико, Аргентина, Перу, Колумбия, Боливия, Бразилия, Венесуэла, Парагвай, Доминиканская Республика | |
| Африка | Судан, Ангола, Мозамбик, Танзания | |
| Коронавирус ближневосточного респираторного синдрома (БВРС-КоВ) | Ближний Восток | Саудовская Аравия, ОАЭ, Катар, Иордания, Оман, Кувейт и др. |
| Холера | Африка | Демократическая Республика Конго, Танзания, Кения, Замбия, Малави, Мозамбик, Уганда, Нигерия, Сомали, Либерия, Бенин, Бурунди, Зимбабве, Кот-д’Ивуар, Южный Судан, Гана, Нигер, Того, Камерун, Эфиопия, Ангола, Судан, Сьерра-Леоне |
| Южная Америка и страны Карибского бассейна | Гаити, Доминиканская Республика, Куба, Эквадор,Гайана, Перу | |
| Южная Азия | Индия, Непал, Бангладеш | |
| Центральная Азия. | Ирак, Сирия, Афганистан, Пакистан, Йемен, Иран | |
| Юго-восточная Азия | Таиланд, Индонезия, Мьянма, Камбоджа, Вьетнам, Северная Корея, Филиппины | |
| Океания | Папуа-Новая Гвинея |
Здоровая семья-2017 афиша

Профилактика бешенства
Бешенство является острой природно-очаговой инфекцией и представляет огромную угрозу, как для животных, так и для человека.
Бешенство – смертельно опасное заболевание, заразиться которым человек может через укусы, ссадины, царапины, ослюнения кожных покровов, слизистую оболочку глаз, полости рта, носа и при соприкосновении с каким-либо предметом или одеждой, загрязненными слюной бешеного животного.
Республика Беларусь входит в число стран, энзоотичных по бешенству, где в течение длительного времени протекает эпизоотия бешенства природного типа.
В Барановичском регионе в 2016 году зарегистрировано 3 лабораторно подтвержденных случая бешенства среди животных (среди диких животных – лиса, енот; среди домашних животных – коза), что свидетельствует о неустойчивости эпизоотической ситуации по бешенству. За истекший период 2017 году случаи бешенства среди животных не регистрировались.
Наличие безнадзорные животных, причем как бродячих, так и домашних, но находящихся в свободном выгуле, без присмотра хозяев, представляет реальную угрозу для населения. Для борьбы с безнадзорными животными в г. Барановичи и Барановичском районе организованы и функционируют бригады по отлову безнадзорных животных.
В случае контакта с животным, даже с внешне здоровым, пострадавшему необходимо немедленно обратиться в медицинское учреждение.
В Барановичском регионе по поводу контакта с диким или домашним животным можно обратиться в организацию здравоохранения по месту жительства, где будет оказана первая медицинская помощь и дано направление в организацию здравоохранения, осуществляющую прививки против бешенства.
Лечебно-профилактическую иммунизацию против бешенства детям и взрослым оказывают: на базе травматологического пункта УЗ «Барановичская городская больница» круглосуточно, в т.ч. в выходные и праздничные дни; на базе Барановичских городских поликлиниках №№3, 4 УЗ «Барановичская центральная поликлиника» антирабическая помощь оказывается в соответствии с часами работы поликлиник в хирургическом кабинете, в вечернее и ночное время, в выходные и праздничные дни обратившиеся направляются в травмпункт.
Следует помнить:
- чем раньше начата иммунизация против бешенства, тем вероятнее благополучный исход в сложившейся ситуации;
- ни в коем случае не следует отказываться от назначенного лечения и самовольно прерывать его, это может привести к трагическим последствиям.
ПОМНИТЕ! КАЖДЫЙ ПРОПУЩЕННЫЙ ДЕНЬ – УГРОЗА ДЛЯ ЖИЗНИ. ЧЕМ РАНЬШЕ НАЧАТЫ ПРИВИВКИ, ТЕМ НАДЕЖНЕЕ ОНИ ПРЕДОХРАНЯЮТ ОТ ЗАБОЛЕВАНИЯ БЕШЕНСТВОМ.
Зав. отделом эпидемиологии О.Р Анискевич
Медицинские работники — наша гордость!
В городском Доме культуры 16.06.2017 состоялось торжество в честь медицинских работников. Приближается их профессиональный праздник, который выпал в этом году на 18 июня.

Чествование работников Барановичского ЗЦГиЭ
Здоровье – это необходимое условие благополучной и счастливой жизни. Поэтому день медицинского работника – это профессиональный праздник, который отмечает вся страна.
B этот день люди благодарят врачей, средний и младший медицинский персонал. Тех, кто в любое время суток спасает жизни, спешит на выезд в машине скорой помощи, стоит у операционного стола, стоматологического и гинекологического кресла, осуществляет патронаж маленьких детей.
Но медицина — это не только помощь при неотложных состояниях или лечение заболеваний, но и их предупреждение.
Именно этим занимаются сотрудники санитарно-эпидемиологической службы. Они не спасают жизнь конкретного человека, но от их незаметного труда, зависит безопасность и здоровье сотен людей.
Благодаря напряжённому труду врачей-гигиенистов врачей-эпидемиологов, бактериологов их помощников уже многие и не вспомнят о таких болезнях, как брюшной и сыпной тиф, дифтерия, малярия
Современная медицина может многое. Но многое зависит и от самого человека, от его поведения и отношения к своему здоровью. Поэтому сегодня приоритетное направление в медицине — формирование здорового образа жизни.
Профилактическая работа требует постоянного напряжения человеческих сил, принципиальности и нравственной стойкости.
Время ставит перед нами новые задачи, появляются новые технологии, суперсовременное оборудование, но неизменной ценностью остаются люди, наши сотрудники, бесценный опыт наших ветеранов и новый взгляд молодых специалистов.
В наш профессиональный праздник поздравляем всех медицинских работников, желаем им самим крепкого здоровья, счастья и благополучия. Чтобы вам хватило душевных сил, стойкости и терпения и дальше служить людям.
Главный врач Барановичского ЗЦГиЭ С.С. Плескацевич

Сотрудники Барановичского ЗЦГиЭ 16.06.2017 на оз.Гать
С Днем медицинского работника!
